Le tissu osseux représente bien plus qu’une simple charpente structurelle pour l’organisme humain. En réalité, il constitue le plus grand réservoir de calcium du corps, stockant près de 99% du calcium total de l’organisme sous forme de cristaux d’hydroxyapatite. Cette fonction de stockage et de régulation calcique s’avère fondamentale pour maintenir l’homéostasie minérale, garantir la solidité du squelette et assurer de nombreuses fonctions physiologiques essentielles. La compréhension des mécanismes complexes qui gouvernent la fixation du calcium dans le tissu osseux devient cruciale, particulièrement face à l’augmentation des pathologies osseuses liées au vieillissement de la population. Les processus de minéralisation osseuse impliquent une orchestration précise entre différents types cellulaires, hormones et facteurs biochimiques, créant un équilibre dynamique entre formation et résorption osseuse.
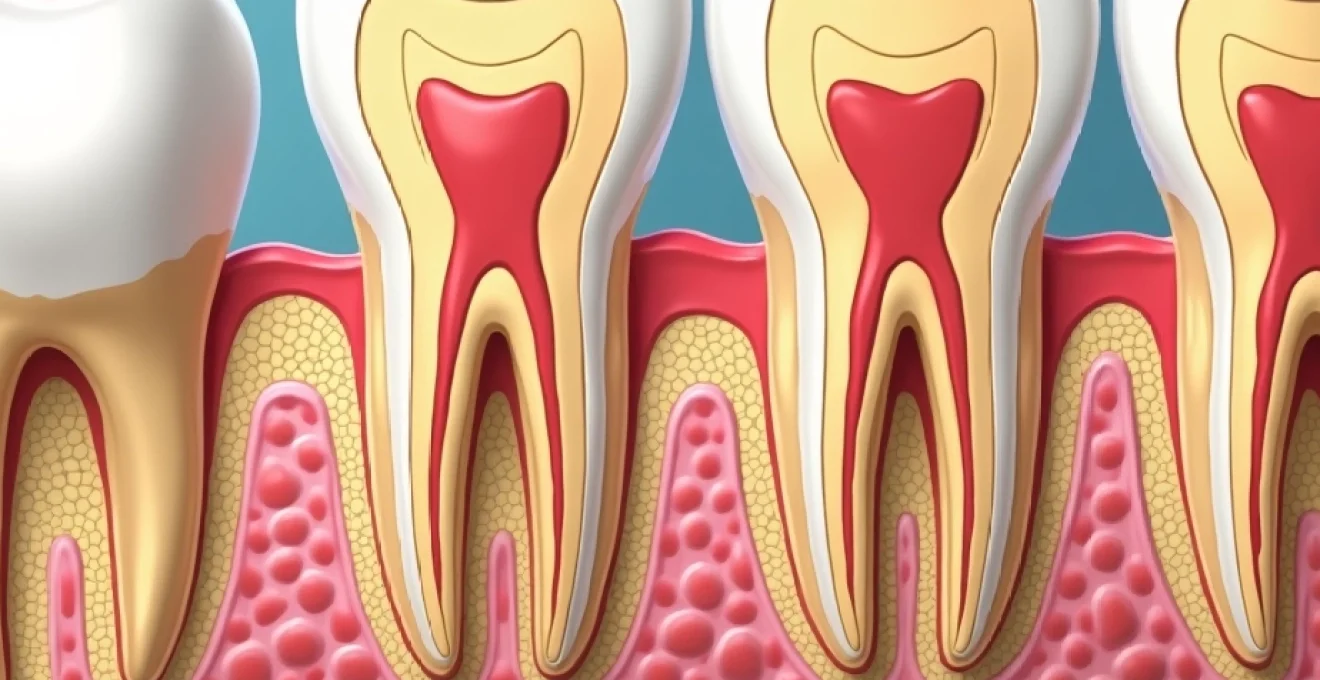
Structure histologique du tissu osseux et matrice extracellulaire calcifiée
La structure du tissu osseux révèle une organisation hiérarchique remarquable, optimisée pour la fixation et le stockage du calcium. Cette architecture complexe combine des éléments organiques et inorganiques dans une matrice extracellulaire hautement spécialisée. Le tissu osseux se compose principalement de deux phases distinctes : une phase organique représentant environ 35% de la masse osseuse, et une phase minérale constituant les 65% restants.
La matrice extracellulaire calcifiée forme le squelette structural sur lequel les minéraux viennent se déposer. Cette matrice présente une composition biochimique précise, où chaque composant joue un rôle spécifique dans les processus de minéralisation. L’organisation spatiale de ces éléments détermine les propriétés mécaniques et la capacité de fixation calcique du tissu osseux. Cette structure permet non seulement de résister aux contraintes mécaniques, mais aussi de servir de réservoir dynamique pour les échanges calciques avec la circulation sanguine.
Composition biochimique de l’hydroxyapatite dans la matrice osseuse
L’hydroxyapatite constitue le principal composant minéral du tissu osseux, représentant la forme sous laquelle le calcium se fixe définitivement dans la matrice osseuse. Sa formule chimique Ca₁₀(PO₄)₆(OH)₂ révèle une structure cristalline complexe où les ions calcium s’organisent selon un arrangement géométrique précis. Ces cristaux d’hydroxyapatite mesurent typiquement entre 20 et 80 nanomètres de longueur, créant une surface d’échange considérable avec le milieu extracellulaire.
La formation de l’hydroxyapatite ne se fait pas de manière anarchique, mais suit un processus de nucléation contrôlé par diverses protéines matricielles. Les cristaux s’orientent préférentiellement le long des fibres de collagène, créant un matériau composite d’une résistance exceptionnelle. Cette organisation permet d’optimiser la densité de fixation calcique tout en maintenant les propriétés élastiques nécessaires à la fonction osseuse. La substitution partielle d’ions dans la structure cristalline, notamment par le magnésium, le strontium ou les carbonates, influence directement les propriétés de fixation et de libération du calcium.
Rôle des ostéoblastes dans la synthèse du collagène de type I
Les ostéoblastes représentent les cellules spécialisées dans la formation osseuse, orchestrant la synthèse de la matrice organique et initiant les processus de minéralisation. Ces cellules produisent massivement du collagène de type I, qui constitue environ 90% de la matrice organique osseuse. Le collagène de type I forme un réseau tridimensionnel de fibres qui servira d’échafaudage pour la déposition minérale. Cette protéine fibreuse présente des sites de nucléation spécifiques où les premiers cristaux d’hydroxyapatite vont se former.
La qualité et l’organisation du collagène de type I déterminent directement la capacité de fixation calcique du tissu osseux. Les ostéoblastes sécrètent également diverses protéines non collagéniques qui régulent la minéralisation, notamment la phosphatase alcaline qui hydrolyse les phosphates organiques pour libérer les ions phosphate nécessaires à la formation d’hydroxyapatite. Cette enzyme joue un rôle de catalyseur biochimique dans le processus de minéralisation, augmentant localement la concentration en phosphate inorganique.
Architecture trabéculaire et corticale pour la rétention calcique
Le tissu osseux présente deux architectures distinctes optimisées pour différents aspects de la fixation calcique : l’os trabéculaire (ou spongieux) et l’os cortical (ou compact). L’os trabéculaire, présent principalement dans les épiphyses des os longs et les corps vertébraux, se caractérise par une structure en réseau de travées osseuses délimitant des espaces médullaires. Cette architecture offre une surface d’échange maximale avec la moelle osseuse et la circulation sanguine, facilitant les échanges calciques rapides.
L’os cortical, formant la diaphyse des os longs et la périphérie des os plats, présente une structure dense organisée en systèmes haversiens. Ces unités structurelles, constituées de lamelles osseuses concentriques autour d’un canal central, optimisent la résistance mécanique tout en maintenant une vascularisation adéquate. Le rapport surface/volume différent entre ces deux types d’os explique pourquoi l’os trabéculaire présente un taux de renouvellement calcique huit fois supérieur à celui de l’os cortical. Cette différence architecturale permet une réponse adaptée aux besoins métaboliques : réserve calcique rapidement mobilisable pour l’os trabéculaire, et stockage à long terme pour l’os cortical.
Protéoglycanes et glycoprotéines matricielles ostéocalcine
L’ostéocalcine représente la protéine non collagénique la plus abondante de la matrice osseuse, jouant un rôle crucial dans les processus de minéralisation et de régulation calcique. Cette petite protéine de 49 acides aminés contient trois résidus d’acide γ-carboxyglutamique, lui conférant une affinité spécifique pour les ions calcium et les cristaux d’hydroxyapatite. La synthèse d’ostéocalcine par les ostéoblastes est strictement dépendante de la vitamine K, qui catalyse la carboxylation des résidus glutamiques.
Au-delà de son rôle local dans la minéralisation, l’ostéocalcine agit comme une véritable hormone osseuse, régulant le métabolisme énergétique, la fertilité masculine et même les fonctions cognitives. Cette découverte révolutionnaire repositionne l’os comme un organe endocrine à part entière, participant activement à l’homéostasie générale de l’organisme. Les protéoglycanes, notamment la décorine et le biglycane, modulent l’assemblage des fibres de collagène et régulent la taille des cristaux d’hydroxyapatite, optimisant ainsi l’efficacité de la fixation calcique.
Mécanismes cellulaires de l’homéostasie calcique osseuse
L’homéostasie calcique osseuse résulte d’un équilibre dynamique complexe entre les processus de formation et de résorption osseuse, finement régulés par un réseau d’interactions cellulaires et hormonales. Ce système de régulation permet de maintenir une calcémie stable tout en adaptant la masse osseuse aux contraintes mécaniques et aux besoins métaboliques de l’organisme. Les cellules osseuses communiquent entre elles par l’intermédiaire de signaux paracrine et autocrine, créant un microenvironnement hautement coordonné.
La compréhension de ces mécanismes cellulaires révèle l’extraordinaire sophistication du tissu osseux, où chaque type cellulaire contribue de manière spécifique à la régulation calcique. Cette orchestration cellulaire permet une réponse rapide aux variations des besoins calciques tout en maintenant l’intégrité structurelle du squelette. L’altération de ces mécanismes constitue la base physiopathologique de nombreuses maladies osseuses.
Régulation par la parathormone PTH et récepteurs ostéoblastiques
La parathormone (PTH) constitue la principale hormone régulatrice de l’homéostasie calcique, agissant directement sur les ostéoblastes par l’intermédiaire de récepteurs spécifiques couplés aux protéines G. Paradoxalement, cette hormone présente des effets biphasiques sur le tissu osseux : anabolique lors d’une administration intermittente, et catabolique lors d’une sécrétion continue. Cette dualité s’explique par la modulation différentielle des voies de signalisation intracellulaire en fonction de la cinétique d’exposition à l’hormone.
L’activation des récepteurs PTH sur les ostéoblastes déclenche une cascade de signalisation impliquant l’AMPc cyclique et la protéine kinase A. Cette activation stimule la production de RANKL (Receptor Activator of Nuclear factor κB Ligand) par les ostéoblastes, initiant ainsi la différenciation et l’activation des ostéoclastes. Simultanément, la PTH diminue la production d’ostéoprotégérine (OPG), un inhibiteur naturel de RANKL, amplifiant l’effet ostéoclastique. Cette régulation sophistiquée permet une libération contrôlée du calcium osseux en réponse aux besoins systémiques, illustrant parfaitement le rôle de thermostat calcique joué par le tissu osseux.
Action de la calcitonine sur les ostéoclastes multinucléés
La calcitonine, hormone sécrétée par les cellules parafolliculaires de la thyroïde, exerce un effet antagoniste à celui de la PTH en inhibant directement l’activité des ostéoclastes. Ces cellules multinucléées, responsables de la résorption osseuse, possèdent des récepteurs à la calcitonine couplés à l’adénylyl cyclase. L’activation de ces récepteurs induit une augmentation rapide de l’AMPc intracellulaire, provoquant la rétraction des ostéoclastes et l’arrêt de leur activité résorbante.
L’effet de la calcitonine se manifeste par une diminution immédiate de la libération calcique osseuse, contribuant ainsi à la normalisation de la calcémie lors d’hypercalcémie. Cependant, cet effet reste transitoire chez l’adulte en raison du phénomène d’échappement, limitant son utilisation thérapeutique. La calcitonine présente également des propriétés analgésiques, particulièrement utiles dans le traitement des douleurs liées aux fractures vertébrales ostéoporotiques. Cette action antalgique semble indépendante de l’effet sur le métabolisme calcique et pourrait impliquer des mécanismes neurologiques centraux.
Métabolisme de la vitamine D3 et calcitriol dans l’ostéogenèse
La vitamine D3 et son métabolite actif, le calcitriol (1,25-dihydroxyvitamine D3), jouent un rôle fondamental dans l’absorption intestinale du calcium et sa fixation osseuse. Le calcitriol agit par l’intermédiaire de récepteurs nucléaires (VDR) présents dans les ostéoblastes, régulant l’expression de gènes impliqués dans la différenciation ostéoblastique et la minéralisation. Cette hormone stéroïdienne stimule la synthèse d’ostéocalcine, de phosphatase alcaline et de diverses protéines matricielles essentielles à la formation osseuse.
Le métabolisme de la vitamine D3 implique une hydroxylation séquentielle au niveau hépatique puis rénal, créant un système de régulation endocrine sophistiqué. La production de calcitriol est finement régulée par la PTH, le FGF23 (Fibroblast Growth Factor 23) sécrété par les ostéocytes, et les taux sériques de calcium et phosphate. Cette régulation permet d’adapter la synthèse de calcitriol aux besoins calciques de l’organisme. L’action du calcitriol sur les ostéoblastes induit également la production de RANKL, contribuant au couplage entre formation et résorption osseuse nécessaire au remodelage physiologique du tissu osseux.
Signalisation RANK-RANKL-OPG dans la résorption osseuse
Le système RANK-RANKL-OPG constitue la voie de signalisation centrale régulant la différenciation et l’activité des ostéoclastes, déterminant ainsi l’intensité de la résorption osseuse. RANKL (Receptor Activator of Nuclear factor κB Ligand), produit par les ostéoblastes et les ostéocytes, se fixe sur son récepteur RANK présent à la surface des précurseurs ostéoclastiques, induisant leur différenciation en ostéoclastes matures. Cette liaison active la voie NF-κB et stimule l’expression de gènes spécifiques de la résorption osseuse.
L’ostéoprotégérine (OPG), également produite par les cellules ostéoblastiques, agit comme un récepteur leurre en se liant à RANKL et empêchant son interaction avec RANK. Le rapport RANKL/OPG détermine donc l’intensité de l’ostéoclastogenèse et constitue un marqueur prédictif du risque fracturaire. Cette régulation permet un contrôle précis de la résorption osseuse en réponse aux stimuli hormonaux, mécaniques et inflammatoires. L’équilibre de cette voie de signalisation représente une cible thérapeutique majeure, comme en témoigne l’efficacité du denosumab, un anticorps monoclonal dirigé contre RANKL, dans le traitement de l’ostéoporose.
Processus de minéralisation et cristallisation phosphocalcique
Le processus de minéralisation osseuse représente un phénomène biologique complexe au cours duquel les ions calcium et phosphate se cristallisent sous forme d’hydroxyapatite dans la matrice organique préalablement formée. Cette transformation de la matrice ostéoïde en tissu osseux minéralisé suit une séquence temporelle précise, débutant par la nucléation primaire des premiers cristaux et se poursuivant par leur croissance et maturation. La minéralisation ne constitue pas un simple processus physico